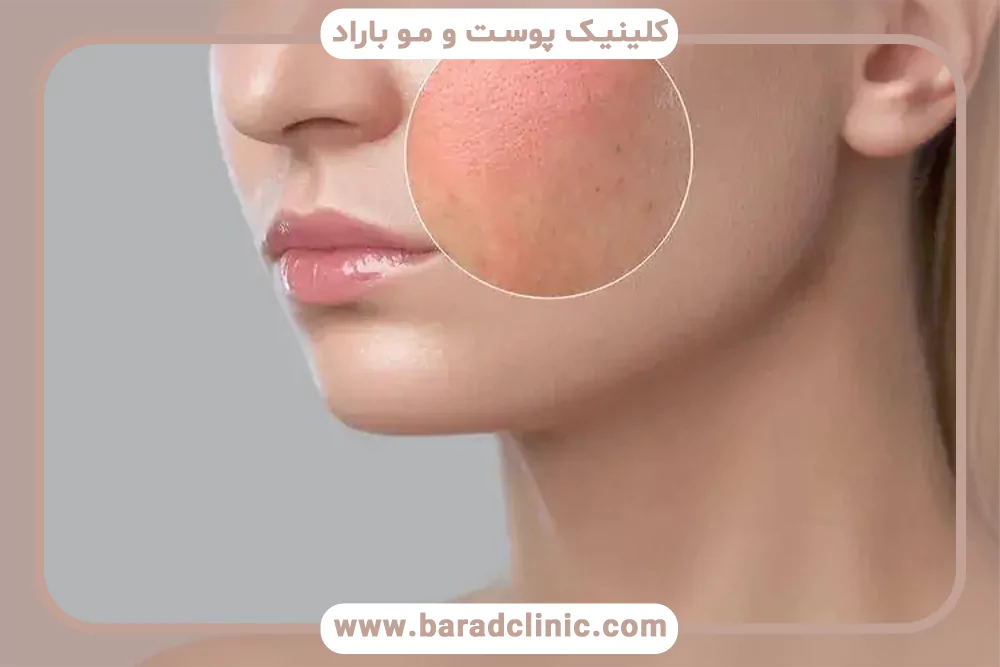
لکهای پوستی یکی از شایعترین و در عین حال پیچیدهترین دغدغههای زیبایی و درمانی به شمار میروند، بهویژه در زنان که تغییرات هورمونی بخشی از زندگی روزمره آنها را تشکیل میدهد.
اگرچه تابش نور خورشید بهعنوان مهمترین عامل تحریک تولید ملانین و ایجاد لکههای تیره شناخته شده است، تحقیقات علمی نشان میدهند که هورمونها و بهویژه استروژن نقش بسیار تعیینکنندهای در شدت، وسعت، پایداری و احتمال بازگشت این لکها دارند. تغییرات هورمونی که در دورههای مختلف زندگی رخ میدهند، از جمله دوران بارداری، شیردهی، مصرف قرصهای ضدبارداری یا هرگونه اختلال در عملکرد غدد درونریز، میتوانند پوست را بهطور انتخابی حساس کنند و میزان تولید رنگدانه ملانین را در مناطق خاص افزایش دهند.
این حساسیت موضعی باعث میشود که حتی نور طبیعی محیط یا التهاب خفیف پوستی نیز بتواند فرآیند رنگدانهسازی را تشدید کند و لکهایی ایجاد شود که مقاوم به درمانهای معمولی و مستعد عود مکرر هستند. از این رو، درک دقیق نحوه تأثیر استروژن بر مسیرهای تولید ملانین، شامل فعالسازی آنزیم تیروزیناز و تحریک انتقال ملانین به کراتینوسیتها، کلید فهم بسیاری از لکهای مقاوم و عودکننده به شمار میرود و میتواند مبنایی علمی برای توسعه استراتژیهای درمانی هدفمند و مؤثر در کنترل این لکها فراهم کند.
استروژن چیست؟
استروژن یکی از هورمونهای استروئیدی کلیدی است که شناختهشدهترین نقش آن تنظیم چرخههای تولیدمثل و بلوغ جنسی است، اما مطالعات متعدد نشان میدهند که این هورمون تأثیرات گسترده و مستقیم بر بافت پوست و فرآیندهای سلولی در آن دارد. یکی از این فرآیندها ملانوژنز است؛ یک مسیر بیوشیمیایی پیچیده که در سلولهای تخصصی به نام ملانوسیت رخ میدهد و مسئول تولید رنگدانه ملانین است. ملانوژنز با استفاده از اسید آمینه تیروزین آغاز شده و توسط آنزیمهای کلیدی مانند تیروزیناز، TRP-1 و TRP-2 تنظیم میشود.
استروژن با اتصال به گیرندههای اختصاصی خود، ERα و ERβ، سیگنالهایی را در داخل سلول فعال میکند که میتوانند فعالیت ملانوسیتها را افزایش دهند. این فعالسازی باعث میشود سلولهای تولیدکننده ملانین نسبت به محرکهای محیطی، بهویژه تابش UV و التهاب خفیف پوست، حساستر شوند. نتیجه این فرآیند، افزایش سنتز ملانین و تجمع آن در کراتینوسیتهای سطحی پوست است که به شکل لکهای تیره و هایپرپیگمانتاسیون مشاهده میشود.
به بیان سادهتر، استروژن نه تنها توانایی ملانوسیتها را برای تولید ملانین افزایش میدهد، بلکه حساسیت آنها به محرکهای خارجی را بالا میبرد و این ترکیب عامل بروز لکهای مقاوم، مزمن و گاه بازگشتی در پوست میشود. این مکانیسم نشان میدهد که کنترل هورمونی و توجه به تغییرات سطح استروژن میتواند بخشی از استراتژیهای پیشگیری و درمان لکهای پوستی باشد.
تفاوت لکهای هورمونی با هایپرپیگمانتاسیون معمول
لکهای هورمونی، مانند ملاسما، تفاوتهای ساختاری و رفتاری قابل توجهی با هایپرپیگمانتاسیون ناشی از عوامل محیطی یا التهابی دارند. برخلاف لکهای سطحی که معمولاً به دلیل تابش UV، آسیبهای اکسیداتیو یا التهاب موضعی ایجاد میشوند و اغلب به درمانهای موضعی پاسخ نسبتا خوبی میدهند، لکهای هورمونی تحت تأثیر سیگنالهای هورمونی مستقیم و فعالسازی طولانیمدت ملانوسیتها هستند.
این تفاوتها باعث میشود که لکهای وابسته به استروژن عمقیتر در لایه اپیدرم و حتی در مرز درم و اپیدرم نفوذ کنند، و ملانوسیتها در این مناطق نسبت به محرکهای بیرونی و داخلی بسیار حساس باقی بمانند. علاوه بر این، حضور مداوم استروژن یا نوسانات هورمونی، مثل آنچه در دوران بارداری یا مصرف قرصهای ضدبارداری رخ میدهد، پایداری لکها را افزایش داده و درمان آنها را چالشبرانگیز میکند.
به همین دلیل، لکهای هورمونی مقاومتر به درمانهای موضعی، طولانیتر و مستعد عود مجدد هستند، حتی پس از بهبود اولیه. این الگوی رفتاری، اهمیت شناسایی دقیق نوع لک و در نظر گرفتن عوامل هورمونی سیستمیک در برنامههای درمانی و پیشگیری را برجسته میکند.
درک این تفاوتها برای متخصصان پوست و زیبایی حیاتی است، زیرا انتخاب روشهای درمانی مانند لیزر، کرمهای روشنکننده یا ترکیب آنها با کنترل هورمونی، بدون توجه به ماهیت هورمونی لکها، اغلب ناکافی یا کوتاهمدت خواهد بود.
ساختار
اپیدرم و ملانوسیتها
ملانوسیتها سلولهای تخصصی و بسیار فعال در تولید ملانین هستند که عمدتاً در لایه بازال اپیدرم جای گرفتهاند. این سلولها با استفاده از دندریتهای بلند خود، ملانین تولیدشده را به کراتینوسیتهای اطراف منتقل میکنند و به این ترتیب رنگ نهایی پوست شکل میگیرد. هر اختلال در تعداد یا فعالیت ملانوسیتها میتواند باعث تغییر رنگ پوست، لکههای تیره یا ناهماهنگی رنگی شود.
گیرندههای استروژن در پوست
ملانوسیتها و کراتینوسیتها، هر دو دارای گیرندههای استروژن Erα و ERβ هستند که نقش کلیدی در پاسخ سلول به سیگنالهای هورمونی دارند. فعال شدن این گیرندهها باعث تغییر بیان ژنهای مرتبط با تکثیر سلولی، تولید ملانین، التهاب و مسیرهای ترمیم پوست میشود. بهطور ویژه، استروژن میتواند فعالیت ملانوسیتها را افزایش داده و آنها را نسبت به محرکهای محیطی مانند UV حساستر کند.
شبکه سلولی اپیدرم–درم
اپیدرم و درم با تعامل پیچیده سلول به سلول و تبادل فاکتورهای رشد و سایتوکاینها، یک شبکه هماهنگ برای کنترل ملانوژنز ایجاد میکنند. فیبروبلاستهای درم با ترشح فاکتورهای رشد، ملانوسیتها و کراتینوسیتها را تحریک یا مهار میکنند و تعادل این شبکه برای حفظ رنگ طبیعی پوست حیاتی است. هورمون استروژن میتواند این تعاملات بینسلولی را تقویت یا مختل کند و در نتیجه شدت و پراکندگی لکهای پوستی را تحت تأثیر قرار دهد.
این ساختار پیچیده نشان میدهد که لکهای هورمونی تنها نتیجه فعالیت یک سلول نیست، بلکه نتیجه یک تعامل گسترده میان هورمونها، ملانوسیتها، کراتینوسیتها و فیبروبلاستها در شبکه اپیدرم–درم است.
مکانیسم بیولوژیک مسیرها
استروژن با اتصال به گیرندههای هستهای خود Erα و ERβ در سلولهای پوستی، مجموعهای از مسیرهای سیگنالی پیچیده را فعال میکند. از جمله این مسیرها میتوان به MAPK (Mitogen-Activated Protein Kinase) و PI3K/Akt اشاره کرد که نقش مستقیم در تنظیم تکثیر سلولی، بقا و فعالیت ملانوسیتها دارند. فعالسازی این مسیرها باعث افزایش بیان آنزیم کلیدی تیروزیناز و سایر پروتئینهای مرتبط با ملانوژنز میشود و در نتیجه سرعت تولید ملانین در ملانوسیتها افزایش پیدا میکند.
علاوه بر این، استروژن حساسیت ملانوسیتها به اشعه UV را بالا میبرد، بهگونهای که حتی دوزهای پایین UV میتوانند پاسخ رنگدانهای پوست را تحریک کنند. این موضوع بهویژه در زنانی که در معرض تغییرات هورمونی هستند، مانند بارداری یا مصرف قرصهای ضدبارداری، اهمیت دارد و توضیح میدهد چرا لکها در این شرایط شدیدتر و پایدارتر میشوند.
در شرایط مزمن یا تحریک مداوم، این فعالسازی بیش از حد مسیرهای سیگنالی باعث بیثباتی عملکرد ملانوسیتها و تولید ملانین بیشازحد و نامنظم میشود. از نظر بالینی، این فرآیند به شکل لکهای مقاوم به درمان، پراکنده یا تجمعی و اغلب به صورت ملاسما مشاهده میشود.
به بیان دیگر، استروژن نه تنها تولید ملانین را افزایش میدهد، بلکه با تغییر حساسیت سلولها و اختلال در تنظیم طبیعی ملانوژنز، ایجاد لکهای پایدار و دشوار به درمان را تسهیل میکند. این مکانیسم نشان میدهد که کنترل هورمونی و محیطی برای مدیریت لکهای هورمونی از اهمیت بالایی برخوردار است.
|
مسیر |
تأثیر |
|
اتصال استروژن به ERα و ERβ |
فعالسازی مسیرهای سیگنالی MAPK و PI3K/Akt |
| MAPK و PI3K/Akt |
افزایش فعالیت تیروزیناز و سایر آنزیمهای ملانوژنز |
|
حساسیت به UV |
حتی دوز پایین UV تولید ملانین را تحریک میکند |
| اثر مزمن |
بیثباتی عملکرد ملانوسیتها، تولید ملانین بیش از حد، ایجاد لکهای مقاوم و پراکنده |
مراحل اصلی
مرحله اول: فعالسازی گیرندههای استروژن
افزایش سطح استروژن در گردش خون یا افزایش حساسیت گیرندههای ERα و ERβ در ملانوسیتها باعث اتصال مستقیم هورمون به این گیرندهها میشود. این اتصال منجر به تغییرات بیان ژنی و آغاز سیگنالدهی هستهای میگردد.
- تأثیر: فعال شدن مسیرهای ژنتیکی مرتبط با تولید ملانین و شروع فرآیند ملانوژنز.
- اثر جانبی: پوست نسبت به محرکهای خارجی مانند UV، آلودگی یا التهاب حساستر میشود و پاسخ رنگدانهای سریعتر رخ میدهد.
مرحله دوم: تقویت مسیر ملانوژنز
فعالسازی مسیرهای MAPK و PI3K/Akt باعث افزایش فعالیت تیروزیناز و سایر آنزیمهای کلیدی ملانوژنز در ملانوسیتها میشود و سنتز ملانین شدت مییابد.
- تأثیر: تجمع ملانین در لایه بازال و انتقال آن به کراتینوسیتها، که منجر به تیرهتر شدن نواحی مشخص پوست میشود.
- اثر جانبی: توزیع رنگدانه غیر یکنواخت ایجاد میشود و لکهای موضعی یا پراکنده شکل میگیرند که بهصورت قابل مشاهده در سطح پوست نمایان میشوند.
مرحله سوم: حساسسازی به UV و التهاب
استروژن با تقویت پاسخهای التهابی و اکسیداتیو سلولها، حساسیت پوست به اشعه UV را افزایش میدهد و تولید ملانین حتی با دوزهای کم UV تحریک میشود.
- تأثیر: تولید ملانین بهصورت پایدار ادامه مییابد و پوست حتی پس از کاهش یا قطع محرک، پاسخ رنگدانهای خود را حفظ میکند.
- اثر جانبی: لکها مقاومتر و مستعد عود هستند و درمانهای ساده یا کوتاهمدت اغلب ناکارآمدند.
همچنین بخوانید: چگونه مشکلات پوست آسیب دیده از خورشید را برطرف کنیم؟
مرحله چهارم: تثبیت لکهای مزمن
تغییرات طولانیمدت در بیان ژنهای ملانوسیتی و سیگنالدهی بین سلولهای اپیدرمی و درمی باعث تثبیت لکها میشود.
- تأثیر: لکها ماندگار شده و پاسخدهی پوست به درمانهای موضعی کاهش مییابد، بهویژه در نواحی مستعد مانند گونهها و پیشانی.
- اثر جانبی: مدیریت لکهای مزمن نیازمند مداخلات ترکیبی، طولانیمدت و گاهی سیستمیک است تا بتوان اثرات استروژن و حساسیت سلولی را تعدیل کرد و رنگدانهسازی نامنظم را کنترل نمود.
|
مرحله |
شرح علمی | تأثیر |
اثر جانبی |
|
فعالسازی گیرندههای استروژن |
اتصال استروژن به ERα و ERβ | آغاز سیگنالدهی و تولید ملانین | افزایش حساسیت پوست به UV، التهاب، آلودگی |
| تقویت مسیر ملانوژنز | فعالسازی MAPK و PI3K/Akt | افزایش سنتز ملانین، انتقال به کراتینوسیتها |
توزیع رنگدانه غیر یکنواخت، لکهای موضعی |
|
حساسسازی به UV و التهاب |
تقویت پاسخ التهابی و اکسیداتیو | تولید ملانین پایدار | لکها مقاوم و مستعد عود |
| تثبیت لکهای مزمن | تغییرات طولانی در بیان ژنها و سیگنالدهی | لکها ماندگار، کاهش پاسخ به درمان |
نیاز به مداخلات ترکیبی و طولانیمدت |
این چهار مرحله نشان میدهد که لکهای هورمونی نه تنها ناشی از تولید ملانین هستند، بلکه نتیجه تعامل پیچیده بین هورمونها، مسیرهای سیگنالی سلولی، حساسیت محیطی و التهاب مزمن است.
نقش تغییرات هورمونی در دورههای مختلف زندگی
تغییرات سطح استروژن در طول زندگی زنان نقش بسیار مهمی در شکلگیری و شدت لکهای پوستی دارند. در دوران بارداری، افزایش ناگهانی استروژن و پروژسترون باعث تحریک ملانوسیتها و افزایش تولید ملانین میشود، بهخصوص در نواحی صورت مانند گونهها، پیشانی و لب فوقانی، که منجر به ایجاد ملاسما یا “ماسک بارداری” میشود. این لکها معمولاً عمقیتر و مقاومتر از لکهای ناشی از تابش UV هستند و حتی پس از زایمان ممکن است بهطور ناقص محو شوند.
در افرادی که قرصهای ضدبارداری مصرف میکنند، استروژن مصنوعی میتواند مسیرهای ملانوژنز را مشابه شرایط بارداری تحریک کند، اما شدت لکها معمولاً به دوز هورمون و مدت مصرف دارو بستگی دارد. این لکها اغلب با تغییرات چرخه دارویی یا قطع مصرف دارو تغییر میکنند.
در دوران قاعدگی، نوسانات ماهانه استروژن و پروژسترون ممکن است باعث افزایش حساسیت ملانوسیتها و تشدید لکهای موجود شوند، اگرچه این تغییرات معمولاً گذرا و کمدامنه هستند، اما میتوانند عود موقت رنگدانهها را ایجاد کنند.
در یائسگی، کاهش تدریجی سطح استروژن باعث کاهش تولید ملانین و نوسانات دیگر پوست میشود، که گاهی منجر به تغییرات در الگوی رنگدانهسازی و افزایش حساسیت پوست نسبت به آسیبهای محیطی میگردد. به این ترتیب، لکهای قدیمی ممکن است پایدارتر شده و لکهای جدید، در اثر آسیبهای محیطی و کاهش بازسازی سلولی، شکل بگیرند.
چرا لکهای هورمونی به درمان دیرتر پاسخ میدهند؟
لکهای هورمونی مانند ملاسما، برخلاف هایپرپیگمانتاسیون ناشی از آسیبهای کوتاهمدت UV یا التهاب موضعی، به دلیل تغییرات طولانیمدت در عملکرد ملانوسیتها و مسیرهای سیگنالدهی هورمونی، مقاومت بالایی در برابر درمانهای موضعی ساده دارند. فعال شدن مداوم گیرندههای استروژن در ملانوسیتها باعث افزایش بیان آنزیمهای کلیدی مانند تیروزیناز، TRP-1 و TRP-2 میشود که سنتز ملانین را تقویت میکنند و توزیع رنگدانهها را در اپیدرم و درم تغییر میدهند. این فرآیند باعث میشود حتی پس از قطع محرکهای خارجی، ملانوسیتها همچنان فعال باقی بمانند و لکها پابرجا بمانند.
همچنین، حساس شدن ملانوسیتها به محرکهای محیطی مانند UV و التهاب، باعث میشود پاسخ پوست به کرمها یا لایهبردارهای موضعی محدود شود و تغییرات رنگدانهای بهصورت جزئی یا ناپایدار ایجاد شود. اختلال در ارتباط بین سلولهای اپیدرم و فیبروبلاستهای درم و تغییرات طولانیمدت در بیان ژنهای ملانوسیتی، زمینه را برای مقاومت لکها به درمانهای تکمرحلهای فراهم میکند.
بنابراین، موفقیت درمان لکهای هورمونی معمولاً نیازمند رویکردهای ترکیبی است، شامل استفاده همزمان از:
- عوامل مهارکننده سنتز ملانین
- محافظت پوست در برابر UV
- مداخلات ضدالتهابی و ترمیمکننده اپیدرم
- مدیریت عوامل هورمونی یا دارویی زمینهای
ملاحظات درمانی در لکهای وابسته به استروژن
لکهای وابسته به استروژن، مانند ملاسما، به دلیل ماهیت هورمونی و مقاومت بالای آنها، نیازمند رویکرد درمانی چندمحوری هستند تا اثرگذاری درمان افزایش یافته و عود لکها کاهش یابد. اولین محور درمان، مهار مسیر ملانوژنز است که شامل استفاده از ترکیبات موضعی یا سیستمیک است که فعالیت آنزیم تیروزیناز و سنتز ملانین را کاهش میدهند، مانند هیدروکینون، کوجیک اسید، و اسید آزلايیک. این مرحله مستقیماً تولید رنگدانه را کنترل کرده و از تیره شدن بیشتر لکها جلوگیری میکند.
دومین محور، کنترل التهاب است. لکهای هورمونی معمولاً با پاسخ التهابی ملایم اما مزمن در اپیدرم و درم همراه هستند که میتواند فعالیت ملانوسیتها را تقویت کند. استفاده از کرمها یا سرمهای ضدالتهاب مانند مشتقات رتینوئید و عصارههای گیاهی با اثرات ضداکسیداتیو و ضدالتهابی، میتواند این محرکها را کاهش دهد.
سومین محور، محافظت نوری است. حتی قرارگیری کوتاهمدت در معرض UV میتواند تولید ملانین را در ملانوسیتهای حساسشده تشدید کند. استفاده روزانه از ضدآفتابهای با طیف وسیع و پوشش محافظتی، کلید جلوگیری از تشدید لک و کاهش احتمال عود آن است.
چهارمین محور در برخی موارد، تنظیم هورمونی است. تغییرات سطح استروژن در بارداری، مصرف قرصهای ضدبارداری یا اختلالات غدد درونریز میتواند محرک اصلی لک باشد. در این شرایط، بررسی و مدیریت هورمونی، با مشورت پزشک متخصص، میتواند شدت لک را کاهش دهد و اثر سایر درمانها را بهبود بخشد.
همچنین بخوانید: کرم اسکار رژودرم چیست؟
جمعبندی
لکهای پوستی هورمونی، بهویژه آنهایی که تحت تأثیر استروژن ایجاد میشوند، نتیجه اختلال در مسیر طبیعی ملانوژنز و افزایش حساسیت ملانوسیتها هستند. استروژن با فعالسازی گیرندههای اختصاصی خود (ERα و ERβ) مسیرهای سیگنالی مانند MAPK و PI3K/Akt را تقویت میکند، سنتز ملانین را افزایش میدهد و پوست را نسبت به محرکهای محیطی مانند UV و التهاب حساستر میکند. این مکانیسم باعث شکلگیری لکهای مقاوم، پایدار و مستعد عود مکرر میشود. موفقیت درمان این لکها نیازمند رویکرد چندمحوری شامل کنترل هورمونی، محافظت نوری، مهار تولید ملانین و کاهش التهاب است. شناخت دقیق این فرآیندها، پایه طراحی درمانهای هدفمند، علمی و پایدار برای لکهای هورمونی محسوب میشود
برای مدیریت موثر لکهای هورمونی و مقاوم به درمان، مراجعه به مراکز تخصصی اهمیت زیادی دارد. کلینیک پوست و مو باراد با بهرهگیری از دانش بهروز در زمینه مسیرهای هورمونی و ملانوژنز، برنامههای درمانی چندمحوری و شخصیسازی شده ارائه میدهد.
ترکیبی از مهار ملانوژنز، کنترل التهاب و محافظت نوری با نظارت دقیق هورمونی به کار گرفته میشود تا لکهای مقاوم به درمان کاهش یابند و احتمال عود آنها کمتر شود. همچنین، تیم متخصص کلینیک پوست و مو باراد با بررسی دقیق وضعیت هورمونی و پوست، رویکرد علمی و پایدار برای هر فرد تدوین میکنند.








بدون دیدگاه